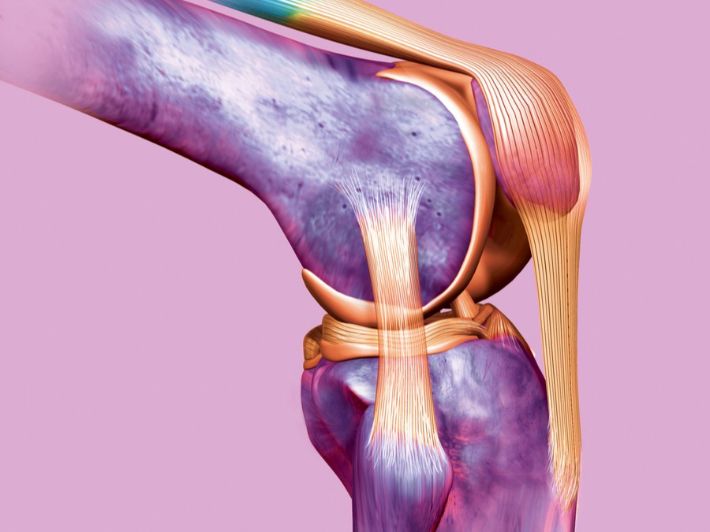
أسباب عودة الألم بعد عملية الديسك وكيف يجب ان ينام مريض الديسك؟

عودة الألم بعد عملية الديسك
عودة الألم بعد عملية الديسك، التي تعرف أيضًا بالتناقص الغضروفي، قد تكون تجربة شائكة ومزعجة للكثير من المرضى. على الرغم من أن الهدف الأساسي للجراحة هو التخلص من الألم وتحسين جودة الحياة، إلا أنه من الممكن أن يتعافى الألم بعد فترة من الزمن بعد الجراحة. في هذا المقال ، سنستكشف أسباب عودة الألم بعد عملية الديسك وطرق علاجه.
متلازمة آلام الظهر بعد عملية الديسك
قد يعاني بعض الأشخاص من متلازمة آلام الظهر بعد إجراء عملية الديسك، والتي تتسبب في تجدد أو استمرار الألم على مستوى الظهر أو الأطراف. يمكن أن يكون لعدة عوامل دور في حدوث هذه المشكلة، بما في ذلك:
- عدم إزالة الضغط بشكل كافٍ: تعمل عملية الديسك على إزالة القرص الضاغط المتضرر بين الفقرات، وإعادة ابتعادها لتقليل الضغط على الأعصاب. ومع ذلك، قد لا يتمكن الجراح من إزالة الضغط بشكل كامل، مما يسمح للألم بالعودة بعد فترة من الزمن.
- تيبس الفقرات المجاورة: قد يؤدي تلف القرص وعملية الديسك إلى زيادة التوتر على الفقرات المجاورة في العمود الفقري. وهذا بدوره يمكن أن يسبب تيبس الفقرات والتهابات محيطة، مما يؤدي إلى شعور بالألم.
- عدم اختيار الحالة المناسبة للجراحة: قد يتم اختيار بعض المرضى لإجراء جراحة الديسك بناءً على أعراضهم وصورة الأشعة والتحاليل المخبرية. ومع ذلك، إذا كانت أعراضهم لا ترتبط بشكل مباشر بالتناقص الغضروفي، قد يكون من المحتمل أن تعود الأعراض بعد الجراحة.
الأسباب الأخرى لعودة الألم بعد عملية الديسك تشمل
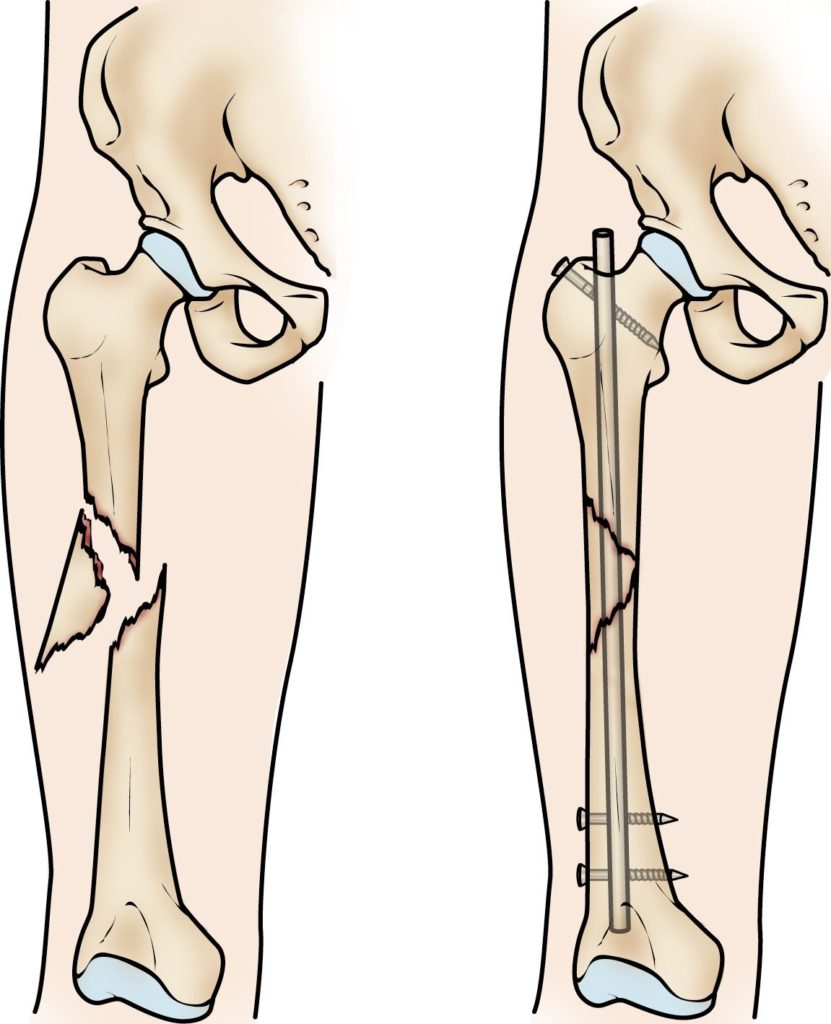
- تجدد انتقال الانفتاق: قد ينتقل الانفتاق إلى مستوى جديد من العمود الفقري بعد اندماجه، مما يتسبب في عودة الألم. هذا يمكن أن يكون ناتجًا عن خطأ جراحي أثناء عملية الديسك أو بسبب تأثيرات طبيعية على العمود الفقري.
- وجود إصابات أخرى: قد يكون سبب عودة الألم هو وجود إصابات أخرى في مناطق أخرى من العمود الفقري، والتي قد لا تكون ظاهرة قبل الجراحة. هذه الإصابات الأخرى يمكن أن تزيد من التوتر على الأعصاب وتتسبب في الألم.
- التهابات محيطة: يمكن أن تحدث التهابات في المناطق المحيطة بالعمود الفقري بعد الجراحة، مما يتسبب في آلام إضافية وعودة الأعراض. الالتهابات قد تكون نتيجة للجراحة نفسها أو قد تزداد بسبب عدوى أو خلل في التئام الجرح.
معالجة عودة الألم بعد عملية الديسك
ثمة عدة خطوات وطرق يمكن اتباعها لعلاج عودة الألم بعد عملية الديسك. تشمل هذه الخطوات:
- المراقبة والراحة: قد يكون من المفضل للمريض الخضوع لفترة من الراحة والمراقبة، لإعطاء الجسم فرصة للتعافي وتقليل الالتهابات المحتملة.
- العلاج الطبيعي: قد يستفيد المرضى من استعادة حركة وقوة العمود الفقري من خلال ممارسة تمارين العلاج الطبيعي. يستطيع الفني العلاج الطبيعي تصميم برنامج فردي يستهدف تقوية العضلات المحيطة بالعمود الفقري وتحسين المرونة.
- العقاقير المضادة للالتهابات: قد يوصف الأطباء أدوية مضادة للالتهاب بعد الجراحة لتقليل الألم والتورم. يجب استشارة الطبيب قبل استخدام أي علاج دوائي.
- إِعادةِ التشكيل والتئام الجرح: في حالة وجود التهابات محيطة أو خلل في التئام الجرح، قد يكون من الضروري إِعادة تشكيل العملية أو إِجراء تدخل جراحي آخر للتأكد من شفاء الجرح.
لا يُنصَح بتشخيص أو معالجة ألم الظهر بعد عملية الديسك دون استشارة طبية متخصصة. من المهم أن يُتابعَ المرضى توجيهات طبيبهم وإجراء الفحوصات اللازمة للتأكد من التشخيص الصحيح ووضع خطة علاجية مناسبة.
في النهاية، يجب أن يُفهَم المرضى أن عودة الألم بعد عملية الديسك قد تحدث في بعض الحالات، وذلك بسبب العديد من العوامل التي قد تكون خارجة عن إرادتهم. ومع ذلك، يجب على المرضى التواصل مع طبيبهم لتقديم المشورة والتوجيه المناسب لعلاج الألم وتخفيف التأثيرات السلبية على حياتهم اليومية.
هل يعود الالم بعد عملية الديسك؟
هل يعود الألم بعد عملية الديسك؟ إليك كل ما تحتاج إلى معرفته
- العودة المحتملة للألم:
للأسف، لا يمكن أن تضمن عمليات الديسك علاجًا نهائيًا للألم. فعمليات الظهر تهدف إلى علاج الإصابة التي تسببت في الألم وتقليل شدة الأعراض. وبالتالي، قد يحدث عودة للألم بعد عملية الديسك في بعض الأحيان. - اسباب عودة الألم بعد عملية الديسك:
هناك عدة أسباب محتملة لعودة الألم بعد الديسك، وفيما يلي أبرزها وفقًا لنوع الجراحة:
- تيبس الفقرات: قد يحدث تصلب أو تيبس في منطقة الفقرات المجاورة للديسك المستئصل. هذا التيبس قد يؤدي إلى زيادة الضغط على الأعصاب وبالتالي يسبب الألم.
- انتقال الانفتاق: بعض الحالات قد تشهد انتقال الانفتاق من المستوى المعالج إلى مستوى جديد بعد اندماج العمود الفقري. وهذا التحرك قد يؤدي إلى تهيج الأعصاب والشعور بالألم.
- التعامل مع عودة الألم:
إذا كانت قد عادت الألم بعد عملية الديسك، ينبغي الاتصال بالجراح في أسرع وقت ممكن لتقييم الحالة. ربما يحتاج المريض إلى إجراء فحوصات تصويرية أخرى لتحديد سبب الألم المستجد ووضع خطة علاج مناسبة. - علاج الألم المستجد:
قد يُوصي الجراح بخيارات علاجية مختلفة للتعامل مع عودة الألم، وفقًا لحالة المريض. ومن بين الخيارات المحتملة:
- العلاج الدوائي: يمكن أن يشمل استخدام المسكنات لتخفيف الألم والتخفيف من الالتهاب.
- العلاج الطبيعي: قد يُوصي بجلسات العلاج الطبيعي وتقوية عضلات الظهر للمساعدة في تقليل الألم وتعزيز استقرار العمود الفقري.
- العلاج التداخلي: قد ينصح بإجراء إجراءات التدخل التشخيصية والعلاجية مثل تحفيز العصب الكهربائي النقطي أو تطبيق الحقن الموضعية للتخفيف من الالتهاب والألم.
- أهمية الرعاية التابعة:
يعد الحفاظ على نمط حياة صحيًا واتباع توجيهات طبيبك جزءًا مهمًا من علاج عودة الألم. قد تشمل هذه التوجيهات ممارسة تمارين تقوية، وتجنب رفع الأثقال الثقيلة أو المواقف غير المريحة للظهر.
في النهاية، يجب أن يتم فهم أن عودة الألم بعد عملية الديسك قد تحدث في بعض الحالات. ومع ذلك، يمكن للجراح والفريق الطبي تحديد السبب وتقديم العلاج المناسب للتخفيف من الألم وتحسين جودة حياة المريض.
هل يستمر الالم بعد عملية الانزلاق الغضروفي؟
من أكثر المخاوف التي قد يواجهها مرضى الانزلاق الغضروفي هي مدى استمرار الألم بعد إجراء العملية. فبطبيعة الحال، يأمل المريضون أن تكون العملية ناجحة وأن يتخلصوا نهائياً من آلامهم وتنقص حدتها. ومع ذلك، قد يصعب على بعض المرضى تقدير مدى نجاح العملية وما إذا كانت أعراضهم ما بعد العملية طبيعية أم تشير إلى وجود مشكلة.
قبل البدء في مناقشة إمكانية استمرار الألم بعد عملية الانزلاق الغضروفي، يجب التأكيد على أن الألم ما بعد العملية هو أمر شائع وطبيعي. لا يزال جسم المريض يتعافى من التدخل الجراحي، ويجب أن يتوافر وقت كافٍ للشفاء واستعادة الوظائف الطبيعية للعمود الفقري. في العديد من الحالات، تختفي الأعراض المؤلمة تدريجياً في غضون بضعة أسابيع أو أشهر بعد الجراحة.
مع ذلك، قد يواجه بعض المرضى ما يسمى بـ “ألم ما بعد الجراحة المزمن”. يمكن أن يكون هذا الألم دليلًا على وجود مشكلة ما أو فشل العملية. ومن أهم التحديات في تحديد سبب هذا الألم هو أنه قد يكون مختلفًا من مريض لآخر، وقد يكون نتيجة لعوامل متعددة. فيما يلي بعض الأسباب الشائعة للاستمرار في الألم بعد عملية الانزلاق الغضروفي:
- التهاب: يمكن أن يحدث التهاب في منطقة الجراحة بعد العملية، وهذا قد يسبب ألم مستمر. يمكن أن يكون الالتهاب رد فعل طبيعي لاستجابة الجسم للجراحة، ولكن يجب أن يتلاشى تدريجياً بمرور الوقت. إذا استمر الالتهاب لفترة طويلة أو زاد في حدته، فقد يشير هذا إلى وجود مشكلة تحتاج إلى اهتمام الجراح.
- تكرار الانزلاق: قد يحدث انزلاق غضروفي مجددًا في نفس المنطقة التي تم إجراء العملية فيها. قد تكون هناك عوامل مختلفة تؤدي إلى حدوث التكرار، مثل عوامل وراثية أو سوء التغذية أو نقص النشاط البدني. إذا كان الألم مستمرًا ويزداد بعد العملية، فقد يكون هذا دليلاً على وجود انزلاق غضروفي آخر يحتاج إلى علاج إضافي.
- التسارع في الحركة: في بعض الحالات، قد يقوم المريض بالعودة إلى النشاط البدني مباشرة بعد الجراحة، مما يجعل من الصعب على الجسم التعافي بشكل صحيح. من المهم أن يلتزم المريض بتعليمات الطبيب المعالج والتقيد بفترة الراحة والتأهيل اللازمة بعد العملية.
- مضاعفات جراحية: قد تحدث مضاعفات نادرة بعد الجراحة، مثل عدوى أو تجمع للدم في منطقة الجرح، وهذا قد يسبب ألمًا مستمرًا. إذا كانت هناك أعراض أخرى مصاحبة للألم، مثل ارتفاع في درجة الحرارة أو احمرار وتورم في المنطقة، فقد يكون هناك حاجة للعودة إلى الجراح لمعالجة هذه المضاعفات.
إذا كان لديك أي آلام مستمرة بعد عملية الانزلاق الغضروفي، يجب عليك الاتصال بالجراح لتقييم الحالة وتوجيهك بشأن الخطوات التالية. قد يكون من الضروري إجراء فحوصات إضافية مثل التصوير بالرنين المغناطيسي لتشخيص المشكلة وتحديد العلاج المناسب.
لا تدع الألم يعيق حياتك بعد الجراحة. اطلب المساعدة المناسبة واستعد للعودة إلى نمط حياة صحي ونشط.
هل الانزلاق الغضروفي يرجع مرة ثانية بعد العملية؟
هل يتكون الغضروف مرة ثانية بعد العملية؟ تُعد جراحة الغضروف من العمليات التي تُجرى للتخلص من مشكلات الغضاريف والألم المرتبط بها. غالبًا ما تتمثل مشكلة الانزلاق الغضروفي في انتفاخ الغضروف والذي يؤدي إلى الضغط على جذر العصب، وهذا يسبب أعراضًا مزعجة وألمًا شديدًا للمريض. ومع ذلك، قد يتساءل البعض عما إذا كان الغضروف سيعود للانزلاق مرة أخرى بعد العملية.
قبل الإجابة على هذا السؤال، يجب أن نفهم كيف يتم علاج انزلاق الغضروف خلال العملية. خلال عملية جراحة الغضروف، يتم استئصال الجزء المنتفخ من الغضروف، مما يزيل الضغط على جذر العصب. وبالتالي، ينتظر المريض عادةً تحسن الألم مباشرة بعد العملية أو تحسن الأعراض تدريجيًا خلال فترة زمنية قصيرة.
ومع ذلك، قد يحدث بعض الحالات التي يعاني فيها المريض من عودة الأعراض بعد العملية. يُطلق على هذا الحالة اسم “الغضروف المرتجع”. على الرغم من أنه ليس من الشائع أن يحدث ذلك، إلا أنه قد يحدث في بعض الأحيان.
تبقى أسباب انطلاق الغضروف مرة أخرى رغم إجراء العملية غير معروفة بشكل تام. ومن المرجح أن هناك عدة عوامل قد تساهم في حدوثها. بعض هذه العوامل قد تشمل:
- تجديد خلايا الغضروف: قد يساهم طبيعة الغضروف في قابليته للتجدد واستبدال الخلايا في تكوين انزلاق الغضروف مرة أخرى بعد العملية. ومع ذلك، لا تزال هذه العملية تحتاج إلى المزيد من الدراسة لتحديد دورها الفعلي في حدوث الانزلاق مرة أخرى.
- عدم التزام المريض بالعلاج اللاحق للعملية: بعض المرضى قد يتجاهلون تعليمات أطبائهم بعد الجراحة، مثل ممارسة التمارين اللازمة واتباع النصائح الغذائية والنظام الصحي. قد يؤدي عدم التزام بتلك التعليمات إلى تراجع في حالة الغضروف وعودة الأعراض.
- عوامل خارجة عن إرادة المريض: قد تؤثر عوامل خارجة عن إرادة المريض مثل حوادث الإصابات أو الأنشطة المكثفة على حالة الغضروف بشكل سلبي وتؤدي إلى انزلاقه مرة أخرى بعد العملية.
ورغم عودة الأعراض في حالة الغضروف المرتجع، تظل الخيارات العلاجية متاحة. يمكن أن يُوصى بمزيد من الجلسات العلاجية المحددة أو تعديل في الحياة اليومية والنشاطات البدنية التي يمارسها المريض. قد يُقترح أيضًا تغيير نوعية العلاج الدوائي لتحقيق تحسن أكبر.
يجب على المريض أن يستشير الطبيب المعالج بشأن الأعراض التي يعاني منها بعد العملية والخطوات اللازمة للتخلص منها. من المهم عدم التعامل مع المشكلة بشكل ذاتي والبحث عن التوجيه الطبي الملائم.
متى يسمح بالجلوس بعد عملية الديسك؟
بعد إجراء عملية الديسك، يحظى المريض بفترة تعافي هامة لضمان نجاح العملية وتجنب المضاعفات. ومن بين الأسئلة الشائعة التي يطرحها المرضى هي: متى يُسمح لي بالجلوس؟
بعد إجراء عملية الديسك، يحافظ الجراح على المريض في المستشفى لبضعة أيام لمراقبة التعافي والسيطرة على الألم. وعندما يتم إيقاف المريض عن تلقي المسكنات، قد يكون الجلوس ممكنًا بشكل تدريجي. حتى ذلك الحين، يُنصح المريض بالبقاء في وضعية مستلقية على الفراش أو الجلوس في وضعية مستدية. ومن ثم، يُنصح باتباع تعليمات الجراح والفريق الطبي حول الوقت المناسب للجلوس.
تعتمد مدة الجلوس بعد عملية الديسك على عدة عوامل، بما في ذلك حالة المريض ونوع العملية التي تم إجراؤها وحالة الجروح. قد يستغرق الأمر بضعة أيام إلى أسابيع قبل أن يُسمح للمريض بالجلوس لفترات طويلة. يُنصح المرضى ببدء الجلوس لأوقات قصيرة وباستخدام وسائد لدعم ظهرهم وتخفيف الضغط على العمود الفقري.
إليك بعض النصائح التي قد تُساعدك في تجاوز فترة التعافي والبدء في الجلوس بشكل آمن بعد عملية الديسك:
- استشر طبيبك: قبل أن تبدأ في الجلوس لفترات طويلة، يُنصح بالتشاور مع طبيبك حول حالتك الشخصية والوقت المناسب للجلوس.
- ابدأ بالجلوس لفترات قصيرة: يُفضل أن تبدأ بالجلوس لفترات قصيرة، مثل 15-20 دقيقة، ومن ثم زيادة الوقت تدريجياً بمرور الأيام.
- استخدم وسائد داعمة: قد تحتاج إلى استخدام وسائد خاصة لدعم ظهرك وتخفيف الضغط على العمود الفقري أثناء الجلوس.
- قم بتمارين التأهيل: قد يوصي الجراح ببدء برنامج تأهيل بدني لتقوية عضلات الظهر والبطن والأرجل بعد العملية. تعاون مع الفريق الطبي المعالج لتنفيذ هذه التمارين وفقًا للإرشادات اللازمة.
- اتبع التوجيهات الخاصة بالمشي: المشي الخفيف يُعتبر من أكثر أشكال التمارين المفيدة بعد عملية الديسك. تحدث مع فريق العلاج الطبيعي لتحديد المسافة والوقت المناسب للمشي.
- تجنب الجلوس الطويل: تجنب البقاء في وضعية الجلوس لفترات طويلة. اتخذ استراحات منتظمة للمشي أو الوقوف أثناء تأدية المهام اليومية.
- استمر في اتباع الإرشادات الطبية: لا تتردد في طرح الأسئلة والمخاوف التي تُشغلك على فريق العناية الصحية. استمر في اتباع التوجيهات والنصائح الخاصة بمرحلة التعافي.
هام: يُرجى ملاحظة أن هذه المعلومات هي عامة ولا تغني عن استشارة طبيبك المعالج. ينبغي أن يقرر طبيبك الشخصي متى يُسمح لك بالجلوس بعد عملية الديسك بناءً على حالتك الفردية ومدى التحسن في التعافي.
ما هو التليف بعد عملية الديسك؟
بعد إجراء عملية جراحية على العمود الفقري، قد تُصاب الأنسجة المحيطة بالديسك المضغوط بتأثيرات سلبية قد تؤدي إلى حدوث التليف. التليف هو استجابة طبيعية للجسم لتلك الإصابة، وهو عملية تشابه النسيج العادي بألياف ندبة. يتكون هذا النسج الندبي من الكولاجين، وهو مادة تشكيلية قوية تساعد في تعزيز وتقوية الأنسجة المحيطة.
في حالة الديسك المضغوط، يتم إزالة جزء من الديسك أو كله من خلال عملية جراحية للتخفيف من ضغطه على الجذور العصبية أو النخاع الشوكي. بعد العملية، يَشْعُرُ المرضى عادةً بتحسن في أعراضهم، ولكن بعضهم قد يعانون من آثار التليف التي قد تعيد ظهور الألم أو تستمر.
أسباب التليف بعد عملية الديسك
- التهاب: قد يحدث الالتهاب في الأنسجة المحيطة بالديسك المضغوط بعد العملية، وهذا يؤدي إلى تلف الأنسجة وتشكيل الندبات. ومع مرور الوقت، يُشتد هذا التليف ويصبح أكثر صلابة.
- عملية جراحية معقدة: في بعض الحالات، قد تتطلب عملية جراحية للديسك إجراءات معقدة أو استخدام أدوات خاصة، وهذا قد يزيد من خطر التليف. على سبيل المثال، إذا تم إجراء تثبيت جراحي للديسك بواسطة مسامير أو مشابك، فإن عملية التثبيت قد تؤدي إلى تصاعد الالتهاب والتليف.
- حدوث تجدد في الديسك: قد يحدث بعض التليف في حالة تجدد الديسك المضغوط بعد العملية. في هذه الحالة، يعود الضغط على الأنسجة المحيطة ويؤدي إلى حدوث الالتهاب والتليف.
آثار التليف بعد عملية الديسك
التليف بعد عملية الديسك قد يسبب مجموعة من الأعراض والمشاكل التي يجب مراقبتها ومعالجتها. إليك بعض الآثار الشائعة للتليف بعد عملية الديسك:
- آلام مستمرة: قد يعاني المرضى من آلام مستمرة في منطقة الظهر أو الأطراف السفلية بعد العملية. قد تكون هذه الآلام حادة وشديدة، وقد تتفاقم مع التحرك أو التوتر.
- خدر وتنميل: قد يشعر المرضى أيضًا بالخدر والتنميل في الأطراف السفلية أو منطقة الظهر بعد عملية الديسك. قد يكون ذلك نتيجة انضغاط الجذور العصبية أو التليف الذي يؤثر على انتقال الإشارات العصبية.
- قلة التحسس: قد يواجه المرضى صعوبة في التحسس العادي في منطقة الظهر أو الأطراف السفلية بعد العملية، وذلك بسبب التليف وتأثيره على جودة إشارات الأعصاب.
العلاج وإدارة التليف بعد عملية الديسك
للتعامل مع آثار التليف بعد عملية الديسك، يُنصَح المرضى باتباع الإرشادات والتوصيات الطبية التالية:
- المداواة الطبيعية: تتضمن استخدام كمائات دافئة وباردة، والخضوع لجلسات تدليك موجهة للظهر من قبل ممارس مختص. يمكن أن تساعد هذه الإجراءات على تخفيف الألم وتحسين حالة التليف.
- الممارسة الرياضية: يجب على المرضى ممارسة تمارين الظهر الموصى بها من قبل الطبيب أو أخصائي التأهيل لتعزيز قوة ومرونة العمود الفقري. يمكن أن تساعد التمارين الرياضية في تخفيف التشنجات وتحسين الإحساس.
- العلاج الطبي: يمكن أن يتطلب بعض المرضى تلقي علاج طبي إضافي لإدارة آثار التليف بعد عملية الديسك. قد يشمل ذلك استخدام الأدوية المسكنة للألم أو العلاج الوظيفي.
- التوجيه والنصح: يجب على المرضى استشارة المتخصصين في مجال الطب للظهر لتلقي الإرشادات والنصح بشأن إدارة التليف بعد عملية الديسك. يمكن للأخصائي أن يقدم علاجات إضافية مثل الحقن التشاركية أو حتى إعادة النظر في طرق العلاج المبرمجة مسبقًا.
تلعب الآثار التليفية دورًا هامًا في الألم المستمر بعد عملية الديسك. يجب على المرضى أن يكونوا على دراية بتلك الآثار وأن يتعاملوا معها بشكل فعال من خلال اتباع الخطوات الضرورية للتخفيف من الألم وتحسين الحالة بشكل عام. يُنصَح بشدة بالتوجه إلى أخصائيي الطب للظهر للحصول على المشورة والعلاج المناسب لكل حالة.
كيف يجب ان ينام مريض الديسك؟
كيفية النوم بشكل صحيح لمرضى الديسك
تعتبر الديسك أحد الأمراض التي تصيب العمود الفقري وتسبب آلامًا شديدة في الظهر. ولذلك، فإن النوم بوضعية صحيحة أمر بالغ الأهمية لراحة وتخفيف آلام المصابين بالديسك. في هذا المقال، سنتطرق إلى أفضل الوضعيات التي يجب على مرضى الديسك اتباعها أثناء النوم.
- النوم على أحد جانبي الجسم:
يُعَدُّ النوم على أحد جانبي الجسم واحدًا من أفضل الوضعيات لمرضى الديسك. ينصح خبراء المشافي في بانكوك بوضع وسادة مريحة تحت الرأس لدعم العنق ووضع وسادة أخرى بحجم مناسب تحت الكتف والفخذ لمساعدة في استقرار العمود الفقري وتخفيف ضغط الديسك. هذا الوضع يُحَافِظ على استقامة العمود الفقري ويخفف من الضغط المفروض على الديسك، خاصة إذا كان الديسك في الجزء العلوي من العمود الفقري. - النوم على البطن مع وضع وسادة تحته:
على الرغم من أن النوم على البطن غالبًا ليس الوضعية الأكثر توصية لمرضى الديسك، إلا أنه يُمكن تحسين الوضعية عن طريق وضع وسادة ناعمة تحت البطن. تساهم هذه الوسادة في رفع الجزء السفلي من الجسم قليلًا، مما يخفف من تأثير الضغط على الديسك. إذا كنت تفضل هذه الوضعية، يجب عليك اختيار وسادة مناسبة لتجنب إحداث أي آثار سلبية على عنقك أو رأسك.
يجب أن نذكر أن الوضعيات المذكورة أعلاه هي خيارات عامة وقد لا تناسب جميع المرضى بنفس القدر. من المهم دائمًا استشارة الطبيب المختص لتحديد الوضعية المثلى حسب حالة المريض. كما يجب مراعاة عوامل أخرى مثل طبيعة الآلام ومكان الديسك المتأثر.
بشكل عام، النوم بوضعية صحيحة لمرضى الديسك يمكن أن يكون مفيدًا في تقليل الضغط على العمود الفقري وتخفيف الألم. إذا كان لديك أي استفسارات إضافية أو كنت ترغب في تحديد موعد في المشافي المتخصصة، يُرجى الاتصال بنا.